Informatie voor patiënten
Artritis en artrose (gonartrose) van de knie
Het kniegewricht is het grootste gewricht van ons lichaam: het is zeer beweeglijk maar tezelfdertijd weinig stabiel. Het is één van de zwaarst belaste gewrichten: de krachtinwerking op de knie is vaak aanzienlijk. De hefboom- en draaikrachten die hierbij via bovenbeen en onderbeen op het kniegewricht inwerken kunnen zo groot zijn dat de stabiliserende structuren onvoldoende zijn. Gewrichtsband- en meniscusletsels van dit gewricht komen dan ook veelvuldig voor; ook kraakbeenletsels (van kleine letsels tot uitgesproken slijtage (artrose) komen veel voor. Artrose van de knie noemt men gonartrose.
Een verhaal
Je maakt graag een wandeling doch ondervindt sinds een jaar wisselende pijn aan de linker knie. Sinds enkele weken is de pijn erger en de knie is licht gezwollen. Je kon vroeger vlot een strandwandeling van 5 kilometer maken doch nu heb je last na 2 kilometer stappen en in zand stappen gaat al helemaal niet meer. Als je een eindje neerzit verdwijnt de pijn maar soms ondervindt je dan stijfheid in de knie als je terug begint te stappen (iets wat je ook opvalt ‘s morgens bij het opstaan). Na een eind stappen is de pijn er terug. Je merkt dat het opstappen van trappen last geeft en dat je knie dan lichtjes kraakt. Je raadpleegt je arts die radiografieën laat nemen: deze tonen een artrose van uw linker kniegewricht.
Bouw en werking van het normale kniegewricht.
Voor een goed begrip van deze vorm van artrose en de behandeling ervan is het nuttig enig inzicht te hebben in de bouw en werking van het normale kniegewricht: hieronder vind je een korte beschrijving.
Wil je meer lezen over bouw en werking van het kniegewricht dan kun je dit op mijn website over kniechirurgie. Meer informatie over de bouw en werking van een gewricht in het algemeen vind je op Bouw en werking van een normaal gewricht.
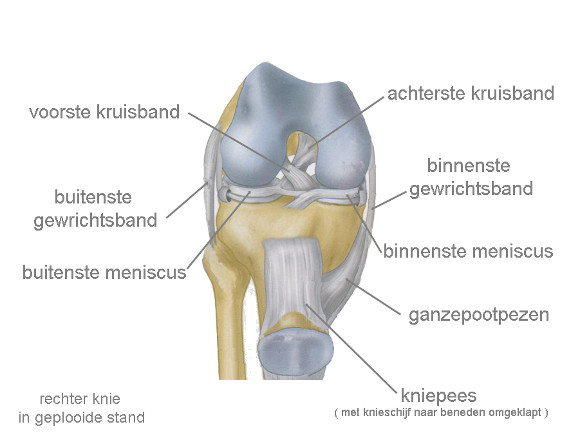
Het kniegewricht wordt gevormd door het onderste uiteinde van het dijbeen (femur) en het bovenuiteinde van het scheenbeen (tibia): het femorotibiaal gewricht; de voorzijde van het onderuiteinde van het dijbeen heeft een groeve waarin de achterzijde van de knieschijf (patella) glijdt: dit is het patellofemoraal gewricht.

Het kniegewricht wordt ook wel eens een driedelig gewricht (tricompartimenteel d.w.z. bestaande uit drie compartimenten) genoemd: het binnenste deel van het femorotibiaal gewricht, het buitenste deel van het femorotibiaal gewricht en het patellofemoraal gewricht.

De botdelen die het gewricht vormen zijn bedekt met hyalien kraakbeen dat de botdelen vlot tegenover elkaar laten bewegen en dat schokken opvangt. Het bewegen wordt bovendien vergemakkelijkt door de aanwezigheid van gewrichtsvocht afkomstig van het gewrichtsslijmvlies dat het ganse gewricht omgeeft.
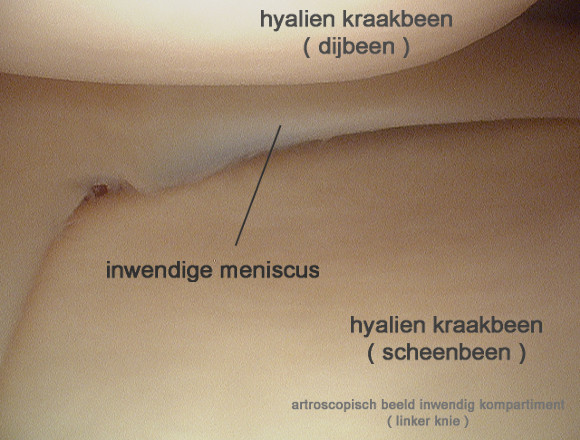
Tussen dijbeen en onderbeen bevindt zich zowel aan de binnenkant als de buitenkant een schijfvormige structuur: de meniscus (de schokdempers van de knie).
De meniscus bestaat uit een soort kraakbeen (vezelig kraakbeen en geen hyalien kraakbeen zoals aanwezig is op de boteinden die het gewricht vormen): de binnenste meniscus (licht beweeglijk) heeft de vorm van een “C” terwijl de buitenste (die wat meer beweeglijk is) bijna een “O” vormt.
Het kniegewricht is een mooi voorbeeld van een goede combinatie van beweeglijkheid en stevigheid: het draagt het lichaamsgewicht niet alleen bij staan maar ook bij stappen en lopen.
De stabiliteit van het kniegewricht wordt verzorgd door de aanwezigheid van de binnenste en buitenste meniscus, door twee banden die in het midden van het kniegewricht liggen (de voorste en de achterste kruisband), door een stevig gewrichtskapsel dat versterkt wordt aan binnen- en buitenzijde door krachtige gewrichtsbanden (de collaterale banden) en door spieren waarvan de pezen het kniegewricht overspannen en die terzelfdertijd zorgen voor een goede beweeglijkheid.
Krachtige spieren laten inderdaad het kniegewricht bewegen doch stabiliseren het ook: de vierhoofdige dijbeenspier (M. quadriceps femoris) aan de voorzijde, de hamstrengspieren aan de achterzijde, de pezen van de ganzenpoot (pes anserinus) aan de binnenzijde en het peesblad van het bovenbeen (tractus iliotibialis) aan de buitenzijde.
De krachtige vierhoofdige dijbeenspier is het actief onderdeel van het strekapparaat van de knie; dit laatste omvat benevens de quadricepsspier, de knieschijf (op wiens bovenrand de quadricepspees vastzit) en de kniepees (ligamentum patellae) die loopt van de onderpool van de knieschijf naar het scheenbeen.

Het achterste deel van de kniestreek wordt de kniekuil genoemd: deze heeft de vorm van een ruit waarvan de grenzen naar boven gevormd worden door de hamstrengen en naar onder door de kuitspier. In de kniekuil verlopen zenuwen en bloedvaten van de dij naar het onderbeen.
Het kniegewricht is een ingewikkeld gewricht dat naast plooien (flexie) en strekken (extensie) ook een zekere draaibeweging (rotatie) toelaat: vandaar dat het kniegewricht soms een draaischarniergewricht wordt genoemd. Bij het plooien draait het onderbeen naar binnen ten opzicht van het dijbeen; bij het strekken draait het onderbeen naar buiten ten opzichte van het dijbeen.
De knie is het centraal gewricht van het onderste lidmaat. De as volgens dewelke het onderste lidmaat belast wordt noemt men de mechanische as of draagas: deze draagas loopt van het midden van de heup naar het midden van de enkel. Normaal loopt deze as door het midden van de knie zodat er een gelijke verdeling van belasting is tussen binnenste en buitenste compartiment van de knie.
Bij een normale draagas van het onderste lidmaat vormt de as van het dijbeen met de as van het onderbeen een hoek die licht naar buiten geopend is.

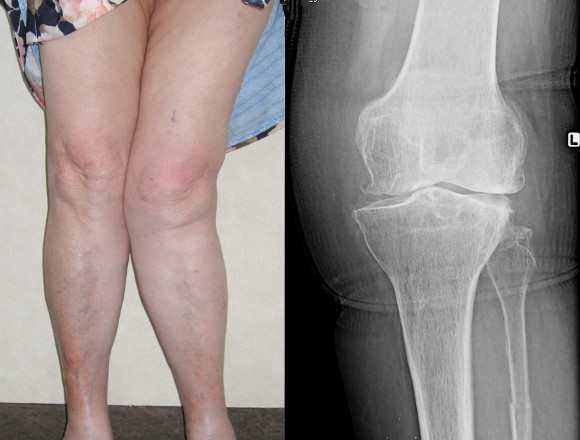
Zo deze hoek verkleint dan spreekt men van een X-been (genu valgum): de draagas loopt dan doorheen het buitenste compartiment dat overbelast wordt.
Zo deze hoek vergroot en integendeel zelfs naar binnen geopend is dan spreekt men van een O-been (genu varum): de draagas loopt dan doorheen het binnenste compartiment dat overbelast wordt.
Wat is de oorzaak van gonartrose?
Het ontstaansmechanisme van gonartrose is nog niet volledig opgehelderd. Wie geïnteresseerd is in algemene gegevens over “artrose”/informatie-voor-patienten/?c=artrose-en-artritis kan ook hier terecht.
Bij veel gevallen wordt geen oorzaak gevonden: men spreekt van een primaire (of idiopatische) gonartrose. Hierbij zijn factoren gebonden aan het kraakbeen zelf betrokken.
Bij een secundaire gonartrose is wel een duidelijke oorzaak te vinden: doorgaans is er evenwel niet één enkele oorzaak maar zijn er meerdere voorbeschikkende factoren die samen tot de vernietiging van het kraakbeen kunnen leiden. De belangrijkste zijn:
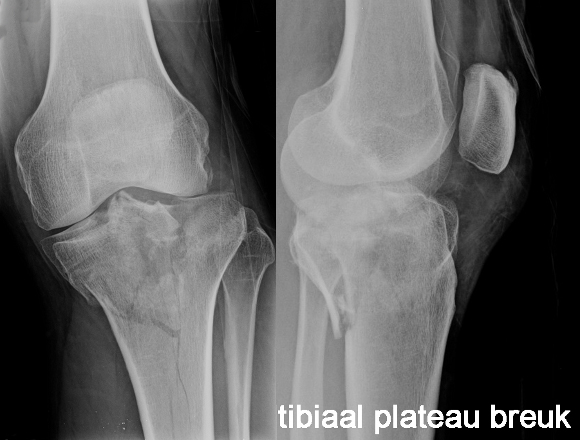
- Een botbreuk (breuk van de knieschijf, van het dijbeen of van het tibiaal plateau)


- Meniscale letsels en bandletsels; de menisci vormen een soort schokdemper tussen dijbeen en onderbeen: het wegnemen van een deel ervan (en zeker bij het totaal wegnemen ervan) leidt onvermijdelijk tot overmatige belasting en kraakbeenschade en dit des te meer in de aanwezigheid van een asafwijking en een voorste kruisbandletsel


- Asafwijkingen (aangeboren of verworven zoals na een ongevalletsel) zoals O-benen en X-benen: deze geven een overbelasting in het betreffend compartiment met schade van de meniscus en van het kraakbeen; de slijtage kan dan zelfs een verdere toename van de asafwijking veroorzaken

- Reumatoïde artritis

- Osteonecrose (d.w.z. afsterven van een klein deel van een gewrichtsoppervlak)
- Septische artritis (ontsteking van een gewricht door een kiem) en
- Bepaalde aangeboren aandoeningen van de knie (zoals een abnormale ontwikkeling van het knieschijfgewricht: zogenaamde dysplasie van het knieschijfgewricht)

Het ontwikkelen van osteoartrose is mede afhankelijk van (over) belasting van de knie (beroepsmatig en/of bij sportbeoefening) en het individu zelf (leeftijd, genetische constitutie, overgewicht).
Er wordt tegenwoordig aangenomen dat het toenemend voorkomen van slijtageverschijnselen t.h.v. de dragende gewrichten (zoals de knie) bij de oudere bevolkingsgroep het gevolg is van microtraumata (in tegenstelling tot een macrotrauma zoals bij een breuk) of repetitieve traumata ten gevolge van (vaak weinig uitgesproken) onjuiste asverhoudingen in het onderste lidmaat waarvan het kniegewricht het centrale deel vormt en waarin menisci, kraakbeen en gewrichtsbanden een belangrijke rol spelen. De belasting vindt zijn oorsprong in de dagdagelijkse activiteiten en beroepsactiviteiten.
Bij jongere personen – doorgaans zeer actief op sportgebied en deze belasting voegt zich dus toe aan de dagdagelijkse en professionele belasting – kan de oorzaak van osteoartrose gezocht worden in microtraumata samen met letsels (meniscusscheur, osteochodraal letsel, ligamentaire stoornis, botbreuk) na een macrotrauma.
Vormen van artrose van de knie
Het kan gaan om artrose van het knieschijfgewricht alleen: patellofemorale artrose. Artrose die beperkt is tot het patellofemoraal compartiment is doorgaans het gevolg van een knieschijfbreuk of een aangeboren abnormaliteit van dit gewricht (dysplasie).

Artrose van het gewricht tussen dijbeen en onderbeen noemt men een
femorotibiale artrose: hierbij kan gans dit gewricht aangetast zijn of alleen één compartiment.
Artrose van het binnenste deel van het femorotibiaal gewricht door een O-been
(genu varum) komt heel vaak voor en kan reeds van het veertigste levensjaar
(afhankelijk van de belasting van het kniegewricht (professioneel en sportbeoefening) klachten veroorzaken.

Artrose van het buitenste femorotibiaal compartiment ten gevolge van een X-been (genu valgum) komt minder voor.

Wanneer alle drie compartimenten van de knie aangetast zijn spreekt men van een panartrosis of tricompartimentele artrose.

Wat zijn de symptomen van gonartrose?
Gonartrose is in een beginstadium gekenmerkt door een vermoeidheidsgevoel bij lang staan of stappen.
Er is vaak gewrichtsstijfheid zeker zo de klachten al een tijdje bestaan: deze is vooral uitgesproken ‘s morgens (ochtendstijfheid) of als men een tijdje heeft stil gezeten (startstijfheid zoals bijvoorbeeld na een lange autorit). De stramheid, die het gevolg is van een stijfheid van spieren en gewrichtsbanden, verbetert of verdwijnt vaak als men enkele minuten in beweging is.
In een meer gevorderd stadium — de meeste patiënten raadplegen omwille van deze klacht — is er ook pijn die mechanisch is van aard: de pijn neemt toe bij belasting of gebruik van het gewricht en vermindert of verdwijnt zelfs bij rust of ontlasting. Niettemin kunnen er periodes zijn van ernstige pijn (ontstekingspijn): er is dan een ontstekingsreactie opgetreden wat dan vaak ook gepaard met warmte en een duidelijke zwelling van het gewricht.
Stappen, vooral op oneffen of hellend terrein, wordt geleidelijk meer en meer lastig. Soms is er kraken van de knieën. Als de aandoening gevorderd is kan er ook bewegingsbeperking optreden: dit kan samen met de stijfheid en pijn een normaal leven sterk hinderen.
In gevorderde gevallen kan er een min of meer blijvende zwelling (door overmatige vochtvorming door het ontstoken gewrichtsslijmvlies) zijn en zelfs een gewrichtsmisvorming.

Al deze klachten leiden tot een belangrijke functiebeperking van het aangetaste gewricht wat leidt tot een verminderde spiermassa.
De klachten kunnen zo langzamerhand het leiden van een normaal leven hinderen: er kan hinder zijn bijvoorbeeld bij een lange autorit, bij stappen, bij het nemen van een trap, het rechtstaan uit zithouding, het knielen en het hurken.
Hoe wordt de diagnose gesteld?
Er wordt uiteraard aan gedacht als je de klachten ervan hebt.
Belangrijk met betrekking tot de oorzaak van de gonartrose is de medische voorgeschiedenis (vraaggesprek of anamnese): is er een breuk geweest in het gewricht of een breuk met belangrijke asafwijking van het onderste lidmaat, een val met een belangrijke kneuzing of verstuiking van het gewricht of een operatie
(bv. aan de meniscus van de knie), wat zijn de werkomstandigheden, welke sporten of hobby’s worden beoefend, zijn er nog personen in de familie met gelijkaardige klachten.
Het lichamelijk onderzoek toont of er een zwelling is (men noemt dit een hydrops) of er een beperking van de beweeglijkheid is of er een vervorming of kraken van het gewricht is of er vermindering van het spiervolume is en of er overgewicht is.
De diagnose wordt uiteindelijk met zekerheid gesteld door medische beeldvorming.
Een gewoon radiografisch onderzoek volstaat meestal bij gevorderde gonartrosis: de klassieke tekenen (vernauwing van de gewrichtsspleet, verdichting van het bot onder het kraakbeen (subchondrale sclerose), cysten in deze zone (geoden) en papepaaibekken (osteofyten) zijn inderdaad goed zichtbaar.

Bij minder gevorderde gevallen kan men met gewone radiografieën onrechtstreeks het kraakbeen beoordelen door de vernauwing van de gewrichtsspleet doch dit is weinig nauwkeurig; bovendien varieert de dragende kraakbeenzone naargelang de positie.
In gevallen waar er slechts weinig klachten zijn en er geen duidelijke afwijkingen zijn op gewoon radiologisch onderzoek (kraakbeen is niet rechtstreeks zichtbaar met gewoon radiografisch onderzoek en zelfs niet met een gewone CT-scan) gaat het doorgaans om beperkte of gelokaliseerde (zogenaamde focale) letsels: dan kan een NMR en/of artro-CT noodzakelijk zijn. Zeer gesofisticeerde onderzoeken – doch die nog niet in de kliniek courant beschikbaar zijn – laten zelfs niet alleen visualisatie toe van de structuur (morfologische beeldvorming) maar ook van de werking
(fysiologische beeldvorming) van het kraakbeen. Diagnose van dergelijke beperkte letsels is uiteraard belangrijk omdat aldus een vroegtijdige behandeling mogelijk is zodat evolutie naar een meer uitgesproken slijtage op zijn minst vertraagd wordt.
Er dient gezegd dat de beste manier om een kraakbeenletsel vast te stellen en te omschrijven een kijkoperatie is: een zogenaamde diagnostische artroscopie blijft “de gouden standaard” voor de diagnose van kraakbeenletsels. Er bestaan verschillende classificatiesystemen: wil je meer lezen hierover dan kun je dit op mijn website www.orthopedie-knie.be.
Een bloedonderzoek toont bij artrose geen afwijkingen maar is nuttig om andere aandoeningen (zoals een of andere vorm van artritis) uit te sluiten; heden ten dage wordt evenwel gewerkt aan technieken voor het bepalen van stoffen in het bloed om een beperkte artrose (zonder klachten of met zeer beperkte klachten) te kunnen vast stellen en opvolgen doch deze behoren nog niet tot de routineonderzoeken.
Bij aanwezigheid van een zwelling (door overmatige vochtvorming door het ontstoken gewrichtsslijmvlies) kan ook een onderzoek van het gewrichtsvocht (dat met een kleine naald uit het gewricht wordt genomen) belangrijk zijn: bij artrose is het gewrichtsvocht citrijnkleurig en vloeibaarder. Ook dit onderzoek laat onderscheid met andere aandoeningen toe.
Wat is de behandeling van artrose van de knie?
De behandeling wordt best zo snel mogelijk gestart (m.a.w. wanneer er slechts beperkte kraakbeenletsels zijn) gezien de mogelijke evolutie naar een meer uitgesproken vernietiging van het gewricht.
De behandeling wordt bepaald door de lokalisatie en de graad van de slijtage, de eventuele aanwezigheid van een ontsteking, de leeftijd, de beroeps- en sportactiviteiten en de eventuele aanwezigheid van andere aandoeningen
(bv. reumatoïde artritis of een artrose van de heup).
Het doel van de behandeling moet steeds functioneel zijn: je moet je zelfstandigheid behouden d.w.z. een zo actief mogelijk leven kunnen leiden met een goede levenskwaliteit door het verminderen van de pijn en het verbeteren van de functie van de knie.
Inspraak van de patiënt bij de keuze van de therapie (vooral deze met geneesmiddelen) blijkt belangrijk te zijn met betrekking tot therapietrouw, de doeltreffendheid en het verdragen van de toegepaste therapie.
Preventie
Gezonde leefgewoonten kunnen helpen bij het milderen van de klachten en bij het afremmen van de evolutie. Preventie is dus belangrijk: centraal hierbij zijn het vermijden van overgewicht en een gezond evenwicht tussen rust en beweging (onbelast bewegen). Aangepaste oefeningen zoals fietsen, wandelen en zwemmen alsmede aanpassen van de dagdagelijkse handelingen (zoals bijvoorbeeld vermijden van het dragen van zware lasten) zijn belangrijk doch bij de oefeningen blijft steeds het motto: niet forceren !
Bij patellofemorale artrose zijn alle activiteiten die belasting bij een geplooid knie vergen (fietsen, skieën, squatting, step, schoolslag, en wandelingen met afdalen) tegenaangewezen.
Er wordt ook aangeraden tijdens ontstekingsperiodes tijdelijk rust in acht te nemen tot de ontstekingspijn wat afneemt.
Medische behandeling
Geneesmiddelen kunnen vaak lange tijd helpen. De eerste keuze is paracetamol: dit is een gewone pijnstiller die bovendien een maagdarmslijmvlies-vriendelijk geneesmiddel. Indien hiermede een goed resultaat wordt bekomen is gebruik ervan op lange termijn aanbevolen.
Zo dit onvoldoende resultaat heeft (en zeker bij ontstekingsperiodes) kunnen zogenaamde niet-steroïdale ontstekingsremmers (N.S.A.I.D’s d.w.z. ontstekingsremmers zonder een corticoïdpreparaat) noodzakelijk worden; deze laatste kunnen wel een prikkeling van het maagdarmstelsel geven doch de laatste generaties zijn op dat gebied wel beter dan hun voorgangers. Zij kunnen samen met een maagbeschermer ingenomen worden. Zij remmen de ontsteking af en verminderen daardoor de pijn.
Naast de inname van geneesmiddelen via de mond kan ook lokaal t.h.v. de knie aanbrengen van gels met een ontstekingswerend product toegepast worden.
Een langwerkend corticoïdpreparaat (cortisone) kan in het gewricht ingespoten worden (dit wordt een infiltratie genoemd) wanneer de ernstige hinder bij een ontstekingsperiode niet wijkt met andere geneesmiddelen.
Het gebruik van chondroïtine-, glucosamine- en collageenpreparaten als voedingssupplement zou nuttig zijn bij het in standhouden van het kraakbeen. Zeker is dat deze producten (die wel eens – samen met hyaluronzuur – S.M.O.A.D.’s of symptom modifying osteoarthritis drugs worden genoemd), willen ze enig effect hebben, langdurig en in vrij grote hoeveelheid moeten ingenomen worden.
Vaak wordt gebruik gemaakt van een infiltratie met hyaluronzuur (zogenaamde viscosupplementatie): hierdoor zou de gewrichtsvloeistof viskeuzer gemaakt worden en het kraakbeenherstel bevorderd worden wat het schokdempereffect van het nog aanwezige kraakbeen zou verbeteren. Dit kan een gunstige invloed hebben op de klachten (bij lichte tot matige artrose).
Buiten periodes van acute opstoten kan kinesitherapie en fysiotherapie (gericht op het behoud van beweeglijkheid en spierkracht) belangrijk zijn.
Het gebruik van bepaalde steunverbanden (een orthese of zogenaamde brace) kan eventueel het gewricht wat beschermen en wat ontlasten (in het geval van een unicompartimentele artrose) zodat wat meer activiteit mogelijk is zonder pijn; bij femoropatellaire kraakbeenaantasting (artrose van de knieschijf) dient de brace vooraan een uitsparing rond de knieschijf te vertonen. Het gebruik van een orthese dient met de nodige omzichtigheid te gebeuren vermits hierdoor de spieren waarvan de functie zeer belangrijk is “op rust” worden gesteld.
Operatieve behandeling
Een operatieve ingreep wordt slechts voorgesteld als niet operatieve behandelingsmogelijkheden niet meer helpen.
Evenwel kan er ook onmiddellijk een indicatie bestaan tot chirurgische behandeling.
In dit geval gaat het vaak om in oorsprong eerder beperkte letsels die evenwel op min of meer lange termijn tot een meer uitgesproken slijtage kunnen leiden.
Deze “preventieve” behandeling kan vaak artroscopisch gebeuren. De artroscopie (kijkoperatie) is een ingreep waarbij in een gewricht wordt gekeken: zij laat niet alleen toe het gewricht van binnen te bekijken (n dus een bilan te maken van de schade: een zogenaamde diagnostische artroscopie blijft het beste middel om kraakbeenletsels te zien en te klasseren naar grootte en diepte) doch zij laat ook behandelingen (therapeutische artroscopie) toe.
Tal van artroscopische behandelingen zijn mogelijk: lavage (poelen van het gewricht), wegnemen van gewrichtsmuizen (osse stukjes kraakbeen of bot) débridement (egname van de oppervlakkige kapotte kraakbeenlaag), abrasio-artroplastie (egname van het kraakbeen tot in het oppervlakkig deel van het subchondraal bot), perforatie van de subchondrale plaat door subchondrale boringen (volgens Pridie of door microfracturatie);osteochondrale enten (transplantatie van één of meerdere (mozaïekplastie) cylinders kraakbeen met bot); vaak vergt deze ingreep naast een artroscopie ook het openen van het gewricht (artrotomie), kraakbeencelimplantatie, verwijderen van een stuk gescheurde meniscus (gedeeltelijke meniscectomie) of meniscussutuur).
De meeste van de genoemde behandelingen zijn reparatietechnieken (hersteltechnieken) waarbij minderwaardig weefsel, dat niet de bouw en werking van normaal gewrichtskraakbeen heeft, gevormd wordt) terwijl regeneratie van het kraakbeen – met vorming van weefsel dat zowel de structuur als de werking van hyalien kraakbeen vertoont – dient nagestreefd te worden. Dit laatste wordt beoogd door kraakbeencelimplantatie.
In het geval van een scheur van de voorste kruisband (die een belangrijke factor is bij het ontwikkelen van artrose) kan een reconstructie gebeuren: dit gebeurt ook via artroscopische weg.
Wil je meer lezen over deze technieken van behandeling van kraakbeenletsels en artrose van het kniegewricht dan kun je dit op mijn website over kniechirurgie www.orthopedie-knie.be.
Zo de schade aan de meniscus te uitgesproken is zodat een vrij uitgebreide meniscectomie diende te gebeuren dan kan bij invaliderende pijn een meniscustransplantatie verdere slijtage van het kraakbeen uitstellen. Wil je er meer over lezen dan kun je dit ook op mijn website over kniechirurgie www.orthopedie-knie.be.
De osteotomie (dit wil zeggen het breken van een been om de richting ervan te veranderen waardoor de belasting van een gewricht verbetert: men spreekt soms van een ontlastingsingreep) is een behandelingsmethode die, ook al wordt deze een beetje in de hoek geduwd door de enorme evolutie van de prothesechirurgie, zijn plaats blijft behouden, zeker bij jonge patiënten met een asafwijking. Het laat correctie van een O-been (valgiserende osteotomie) of een overdreven X-been (variserende osteotomie) toe met betere verdeling van de belasting over de knie en minder klachten voor gevolg. Deze techniek veronderstelt de aanwezigheid van nog vrij goed bewaard kraakbeen: ook hier kan een artroscopie belangrijke informatie geven. De lokalisatie van de osteotomie (dijbeen en/of scheenbeen) en de gebruikte techniek (open of gesloten wig) is afhankelijk van verschillende factoren: wil je er meer over lezen dan kun je dit op mijn website www.orthopedie-knie.be.
In het geval van femoropatellaire artrosis kan een osteotomie van de aanhechting van de kniepees op het scheenbeen verricht worden zo er door medische beeldvorming kan aangetoond worden dat de knieschijf geen normaal verloopt vertoont ten opzichte van het dijbeen bij het plooien en strekken van de knie.
Volledigheidshalve wordt hier nog de artrodese (d.w.z. het vastzetten van het kniegewricht) vermeld doch deze ingreep wordt nog slechts zeer uitzonderlijk uitgevoerd (zoals bijvoorbeeld bij een besmetting van het gewricht) . Het plaatsen van een prothese nadien blijft mogelijk in bepaalde gevallen.
Als de kraakbeenschade te groot is geworden kan enkel nog een prothese
(kunstgewricht) uitkomst bieden. Een prothese is aangewezen bij een uitgesproken beschadiging van het kniegewricht (terminale artrose) met erge pijn die niet meer reageert op een zinvolle niet operatieve behandeling. Het soort prothese dat geplaatst wordt is onder ander afhankelijk van de lokalisatie van de artrose: een unicompartimentele (unicondylaire) prothese in geval van artrose die beperkt is tot één femorotibiaal compartiment (en zonder al te grote asafwijking), een femoropatellaire prothese in geval van een geïsoleerde artrose van dit gewricht of een totale knieprothese wanneer het kniegewricht in alle drie compartimenten is aangetast door artrose. De huidige generatie knieprothesen bestaat uit hoogwaardige materialen en geeft een goed resultaat; de levensduur is evenwel nog steeds beperkt (volgens bepaalde studies stijgt bij de oudere modellen de noodzaak om opnieuw in te grijpen snel 15 tot 20 jaar na het plaatsen van de prothese; zeer vermoedelijk zal de overleving langer zijn met de huidige generatie prothesen). Wil je er meer lezen over knieprothesen dan kun je dit ook op mijn website over prothesechirurgie.

